| 発表のポイント |
|---|
|
発表概要
- 東京大学医科学研究所附属病院 脳腫瘍外科(東京大学医科学研究所 附属先端医療研究センター 先端がん治療分野)の藤堂具紀教授らの研究グループは、単純ヘルペスウイルス1型(口唇ヘルペスのウイルス)に人工的に3つのウイルス遺伝子を改変した第三世代のがん治療用ヘルペスウイルス G47Δ(ジーよんじゅうななデルタ;注1)の臨床開発を進めています。
- 悪性神経膠腫(悪性脳腫瘍の一種)に対するG47Δの製造販売承認申請の主試験となった、膠芽腫(こうがしゅ、悪性度がもっとも高い神経膠腫)の患者を対象に実施した医師主導治験(注2)(第II相臨床試験;注3)の最終解析結果を報告しました。
- 再発もしくは残存した膠芽腫病変を有する19例の成人患者を対象に、最大6回の腫瘍内投与を行ったところ、主要評価項目であるG47Δ治療開始後の1年生存割合(治療開始後1年間生存した患者の割合)は84.2%でした。またG47Δ治療開始後の全生存期間中央値は20.2ヶ月、初回手術後の全生存期間中央値は28.8ヶ月でした。G47Δの副作用のうち最も頻度が高かったのは発熱(17/19)でした。
- MR画像上は、G47Δ投与直後より、腫瘍内部が抜けて腫瘍全体が膨らむ特徴的な所見が観察され、後者は免疫反応によって腫瘍内に多数のリンパ球が入り込むためであることが判りました。G47Δは2021 年6月に、日本初のウイルス療法薬(再生医療等製品、一般名テセルパツレブ、製品名デリタクト注)として製造販売承認されました。本成果は2022年7月21日(ロンドン夏時間16:00)、国際科学雑誌「Nature Medicine」オンライン版で公開されました。
本治験は、先行したファースト・イン・ヒューマン試験(FIH試験;注4)における安全性の実証と投与量設定に基づいています。FIH試験では、進行性の膠芽腫の患者13例を対象に2回の腫瘍内投与を実施しました。FIH試験の解析結果も、2022年7月21日(ロンドン夏時間16:00)、国際科学雑誌「Nature Communications」オンライン版で同時に公開されました。
-
発表内容
- 開発背景とファースト・イン・ヒューマン試験
神経膠腫(グリオーマ)は、原発性脳腫瘍のおよそ4分の1を占め、代表的な悪性脳腫瘍です。神経膠腫は悪性度に従って4段階に分けられ、悪性度の高い2つの段階のもの(悪性度3と4)を悪性神経膠腫と呼びます。このうち治験の対象となった膠芽腫(グリオブラストーマ)は、最も頻度が高く予後も悪い悪性度4の神経膠腫です。初発膠芽腫に対して、放射線治療と化学療法(テモゾロミド)に交流電場腫瘍治療システム(tumor treating fields: TTF)を併用した米国の最近の報告でも、その全生存期間中央値は診断から20.9ヶ月とされます。再発は必至ですが、再発後に有効な治療法は未だに確立されておらず、膠芽腫の再発後の1年生存割合は14%と報告されています。
がんのウイルス療法(oncolytic virus therapy)とは、がん細胞のみで増えることができるウイルスを感染させ、ウイルスが直接がん細胞を破壊する新しい治療法です。ウイルス療法では、遺伝子工学技術を用いてウイルスゲノムを設計して、がん細胞ではよく増えても正常細胞では全く増えないウイルスを人工的に造って臨床に応用します。G47Δは、口唇ヘルペスの原因ウイルスとして知られている単純ヘルペスウイルス1型(HSV-1)の3つのウイルス遺伝子を改変した世界初の第三世代のがん治療用ヘルペスウイルスです。
ファースト・イン・ヒューマン試験(FIH試験)は、2009年から2014年まで、東京大学医学部附属病院と東京大学医科学研究所附属病院で第I/II相臨床試験として実施されました。進行性の膠芽腫患者13例を対象とし、2段階で用量の増加を行いました。定位脳手術で腫瘍内の同じ座標に2週間以内に2回の投与を行い、G47Δの安全性を確認しています。G47Δの副作用は主として免疫反応に伴うものでした。生検組織の解析では、G47Δ投与後短期間のうちに、腫瘍細胞に向けたリンパ球の浸潤が生じることが観察されました。- そのため、G47Δ投与直後より、MR画像上、腫瘍全体が膨らむ所見が見られました(immunoprogressionという新用語を提唱)。この所見は、医師主導治験(第II相臨床試験)において、ウイルス療法に特化した腫瘍縮小効果判定基準を導入する根拠となりました。
- G47Δは、即時効果として腫瘍細胞に対する直接的殺細胞作用、遅発効果として特異的抗腫瘍免疫作用の2段階で抗腫瘍作用を現すことが示されました。本FIH試験によりG47Δの腫瘍内への繰り返し投与の安全性が確認され、第II相臨床試験で用いる投与量の設定根拠が示されました。被験者13例のうち3例が長期生存(46ヶ月以上)し、うち1例は現時点でG47Δ治療後の再発なく12年以上生存しています。また長期生存例に遅発性の副作用は見られません。
医師主導治験
本試験は、医師主導で東京大学医科学研究所附属病院の単施設で実施された単アーム(注5)の治験(第II相臨床試験)です。放射線療法およびテモゾロミド投与後に腫瘍が残存または再発したテント上膠芽腫患者を対象にし、2015年から2018年まで被験者登録が行われて、19例が治験に参加しました。 - G47Δは定位脳手術によって腫瘍内に、最大6回まで繰り返し投与されました。治験実施計画に従い、治療開始から1年経過した患者13名で中間解析を実施したところ、主要評価項目であるG47Δ治療開始後の1年生存割合が事前に設定されていた有効性の基準を越えたため、本治験は早期終了(有効中止)となりました。
- 19例の最終解析の結果、G47Δ治療開始後の1年生存割合は84.2%(95%信頼区間 60.4-96.6%、以下同様)でした。副次評価項目については、G47Δ治療開始後の全生存期間中央値が20.2ヶ月(16.8-23.6ヶ月)(図1)、初回手術からの全生存期間中央値が28.8ヶ月(20.1-37.5ヶ月)(図2)、G47Δ治療開始後の無増悪生存期間中央値が4.7ヶ月(3.3-6.1ヶ月)でした。G47Δと関連する有害事象は、発熱(17/19、89.5%)が最も頻度が高く、続いて嘔吐、悪心、リンパ球減少、白血球減少でした。MR画像上の特徴として、G47Δ投与直後に、投与部位に一致して腫瘍内部が抜けて見える所見(造影効果の消失)と、腫瘍全体が膨らむ所見(造影領域の拡大)が、G47Δ投与の度に繰り返し認められました。
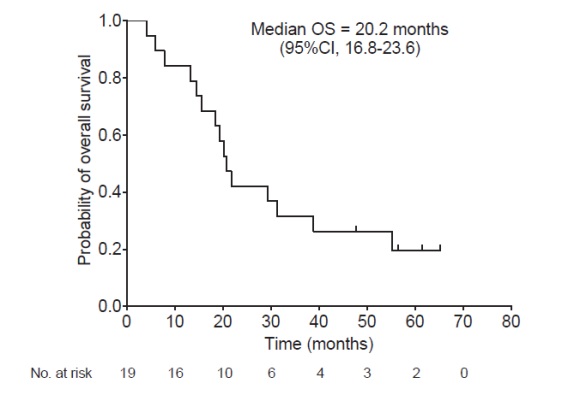
図1 G47Δ開始からの全生存期間
カプラン・マイヤー法による2022年3月1日時点でのG47Δ投与開始からの全生存期間中央値は20.2ヶ月 (95%信頼区間:16.8-23.6ヶ月)だった。
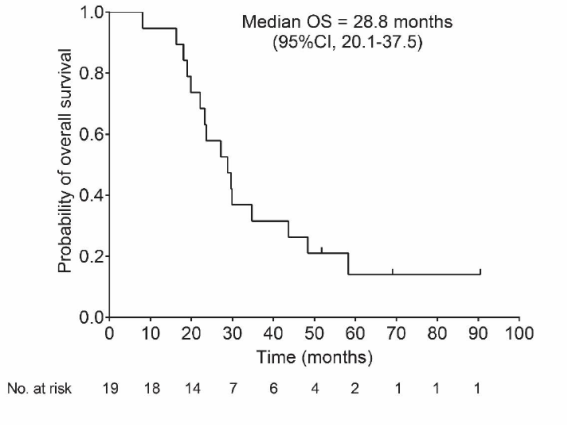
図2 初回手術からの全生存期間
カプラン・マイヤー法による2022年3月1日時点での初回手術からの全生存期間中央値は28.8ヶ月 (95%信頼区間:20.1-37.5ヶ月)だった。
- 腫瘍内に浸潤したTリンパ球は、腫瘍細胞を認識して腫瘍の増大を抑制している可能性があるものの、抗腫瘍免疫が腫瘍の縮小を引き起こすまでには、G47Δ治療開始後4-5ヶ月以上かかることが判りました。19例のうち3例が、現時点でG47Δ治療後の再発なく、4年以上生存しています
- 展望
G47Δは、本治験を主試験として製造販売承認申請がなされ、2021 年6月に日本初のウイルス療法薬(再生医療等製品、一般名テセルパツレブ、製品名デリタクト注)として承認(条件及び期限付承認; 注6)されました。脳腫瘍に対しては世界で初めて承認されたウイルス療法薬です。2021年11月より悪性神経膠腫を適応症として販売が開始されています。G47Δの長期効果には抗腫瘍免疫が関与し、それが腫瘍縮小を来すにはG47Δ治療開始後4−5ヶ月以上要することを考慮すると、初期治療後なるべく早い時期にG47Δの治療を行う方が効果的であると考えられます。G47Δは全ての固形がんに同じメカニズムで同じく作用することから、今後脳腫瘍以外のがんにも適応が拡がることが期待されます。
研究支援
医師主導治験とその解析は、厚生労働省および日本医療研究開発機構(AMED)の「革新的がん医療実用化研究事業」およびAMED「橋渡し研究戦略的推進プログラム」などの支援を受けました。また、先行した臨床開発は、文部科学省「がんトランスレーショナル・リサーチ事業―革新的ながん治療法等の開発に向けた研究の推進―」、文部科学省「橋渡し研究支援推進プログラム」、文部科学省「橋渡し研究加速ネットワークプログラム」などの支援を受けました。
発表雑誌
医師主導治験(第II相臨床試験)雑誌名:「Nature Medicine」( 7月21日 オンライン版)
論文タイトル:Intratumoral oncolytic herpes virus G47∆ for residual or recurrent glioblastoma: a phase 2 trial
著者:Tomoki Todo*, Hirotaka Ito, Yasushi Ino, Hiroshi Ohtsu, Yasunori Ota, Junji Shibahara, and Minoru Tanaka
*責任著者
DOI: 10.1038/s41591-022-01897-x
URL: https://www.nature.com/articles/s41591-022-01897-x
ファースト・イン・ヒューマン試験(第I/II相臨床試験)
雑誌名:「Nature Communications」( 7月21日 オンライン版)
論文タイトル:A phase I/II study of triple-mutated oncolytic herpes virus G47∆ in patients with progressive glioblastoma
著者:Tomoki Todo*, Yasushi Ino, Hiroshi Ohtsu, Junji Shibahara, and Minoru Tanaka
*責任著者
DOI: 10.1038/s41467-022-31262-y
URL: https://www.nature.com/articles/s41467-022-31262-y
-
問い合わせ先
東京大学医科学研究所 附属先端医療研究センター
先端がん治療分野(脳腫瘍外科)
https://www.ims.u-tokyo.ac.jp/glioma/
<報道に関するお問い合わせ>
東京大学医科学研究所 国際学術連携室(広報)
https://www.ims.u-tokyo.ac.jp/imsut/jp/
-
用語解説
G47Δは、口唇に水疱ができる口唇ヘルペスの原因ウイルスとして知られている単純ヘルペスウイルス1型の3つのウイルス遺伝子を改変して、藤堂教授らが作製した世界初の第三世代のがん治療用遺伝子組換えヘルペスウイルスです。3つのウイルス遺伝子を改変したG47Δは、既存のがん治療用ウイルスに比べて安全性が格段に高くなっています。また、大きな特徴として、複製して増えたG47Δが破綻したがん細胞とともに排除される過程で、がん細胞が免疫に非自己として認識され、腫瘍に特異的な抗がん免疫が惹起されるため、G47Δを投与した部位のみならず、遠隔のがんに対しても免疫を介して治療効果が期待できることです。さらにG47Δは、がんの根治を阻むとされるがん幹細胞をも効率よく破壊することが判っています。G47Δは日本初の国産のウイルス療法製品であり、国産の遺伝子治療用製品としても2つめで、世界でも脳腫瘍に対する初めてのウイルス療法製品です。G47Δの国際一般名はteserpaturev(テセルパツレブ)、国内製品名はデリタクト注です。
(注2)医師主導治験
臨床試験は、欧米ではクリニカル・トライアル(clinical trial)と一つの言葉で表されますが、日本では「治験」と「非治験の臨床試験」に区別され、それぞれ異なる法令や審査ルートに従う必要があります。国から薬としての承認(製造販売承認)を受け、実臨床で使えるようにするためには、医薬品医療機器総合機構を窓口とする「治験」を行って臨床データを集めなければなりません。2003年に薬事法が改正され、製薬企業等と同様に治験の準備から管理を医師自ら行うことができるようになり、これを医師主導治験といいます。医師主導治験では医師自ら治験を実施できるようになりましたが、治験実施計画書等の作成から始まり、治験計画届の提出、治験の実施、モニタリングや監査の管理、試験結果を取りまとめた総括報告書の作成など、治験のすべての業務を医師自らが実施して統括しなければならず、多大な資金と労力を必要とします。2014年の薬事法改正でできた医薬品医療機器等法(医薬品、医療機器等の品質、有効性及び安全性の確保等に関する法律)では、G47Δのようながん治療用ウイルスの薬は、再生医療等製品に分類されます。主試験が医師主導治験の場合でも、承認申請は製薬企業が行います。医薬品医療機器総合機構により、企業としての責任体制の審査、製品の有効性・安全性等の審査、製品の生産方法・管理体制の審査など、さまざまな審査がなされます。
(注3)第II相臨床試験
医薬品の開発は一般的に、安全性を調べる第I相、比較的少数の被験者を対象にして治療効果を調べる第II相、多数の被験者を対象に治療効果を検証する第III相の3段階で臨床試験を行います。がんを対象とする医薬品開発の場合は、一般的に、標準治療で効果が得られなかった被験者を対象に第I相試験を行います。第II相試験は、一般に、開発する医薬品の治療効果を、標準治療と比べます。第III相試験を行うためには、多数の被験者の参加が必要となります。悪性神経膠腫のような希少ながんの場合は、第III相試験を行うことが困難であるため、しばしば第II相試験までで有効性を確認します。G47Δの医師主導治験は第II相試験、ファースト・イン・ヒューマン試験は第I相試験と第II相試験を続けて行う第I/II相試験として実施されました。なお、主試験(pivotal study)とは、新規の治療薬開発において、有効性を示す主な根拠となり,製造販売承認申請の中核となる臨床試験を指します。
(注4)ファースト・イン・ヒューマン試験(first-in-human試験、FIH試験)
新規開発する試験薬をヒトに対して世界で初めて投与する臨床試験を、first-in-human試験(FIH試験)と呼びます。G47ΔのFIH試験は、第I/II相臨床試験の試験デザインで実施されました。
(注5)単アーム
単アームの試験とは、対照群に振り分けられる被験者がいない、被験者全員が試験薬の投与を受ける、単一の治療群で実施する臨床試験を指します。一般に、臨床試験は、被験者を無作為に治療群と対照群に振り分けて行うランダム化比較試験が科学的な証拠能力(エビデンスレベル)が高いとされます。新しい治療薬の開発では、通常、標準治療を受ける被験者を対照群とします。しかし、我が国では、皆保険制度があるため、患者は希望すれば誰でも標準治療を受けることができます。従って、標準治療では治癒が見込めない疾患の臨床試験においては、全ての被験者が新しい治療を受けることを希望しますので、ランダム化比較試験を実施することは倫理的、人道的に問題です。G47Δの医師主導治験は、被験者が全員G47Δの治療を受ける単アーム試験として実施されました。本治験では、主に、標準治療による過去の治療成績のメタ解析報告などを参考にして予め設定された対照値を基に有効性が判定されました。
(注6)条件及び期限付承認
医薬品医療機器等法の大幅改正(平成25年11月27日法律第84号)に伴ってウイルス療法を含む遺伝子治療等は再生医療等製品という新しい製品分類に属します。また、再生医療等製品については、有効性が推定され、安全性が確認されれば、条件及び期限付きで特別に早期に承認できることになりました。市販後一定期限内に有効性・安全性を再確認することが条件になります。適正使用に必要な場合は施設等の要件も設定されます。G47∆(デリタクト注)は、7年の「期限」内に使用患者全例を対象に検証を行うことを「条件」に承認されました。条件及び期限は製薬企業に課されるものであり、患者の立場からは、通常の承認と何も変わりません。
