ドナーマウス由来の造血幹細胞を体外で大量増幅する技術として、ポリビニルアルコール(PVA)を添加した培地を用いる方法が報告されています。そこで本研究チームでは、この方法を応用し、造血幹細胞がごくわずかに含まれる骨髄細胞から、磁気ビーズを用いた免疫磁気細胞分離法とその後の簡単な培養操作のみで、造血幹細胞の機能を維持したまま選択的に純化・濃縮できる技術を開発しました。これにより、体外での造血幹細胞への遺伝子導入が容易になると同時に、その大量増幅もできることから、従来のような放射線照射などの前処置を用いることなく、移植が可能となりました。
さらに、目的の遺伝子を導入する際の工夫により、正しく遺伝子導入された造血幹細胞のみを選別、移植することで、移植後の任意のタイミングで、マウス体内の血液細胞に目的の遺伝子を発現させることに成功しました。この方法では、移植後のレシピエントマウスへの放射線による組織障害がなく、長期間安定して飼育・観察することができます。また、生体マウスへの侵襲・組織傷害が少なく、動物愛護の観点からも優れた方法であると考えられます。これらのプラットフォームを用いることで、造血幹細胞の機能を、治療の目的に応じて自在にデザインすることが可能となりました。
研究代表者
筑波大学医学医療系山﨑 聡 教授
(東京大学医科学研究所 附属幹細胞治療研究センター 幹細胞生物学分野 特任准教授)
東京大学医科学研究所 先端ゲノム医療の基盤研究寄付研究部門 客員研究員
越智 清純 客員研究員
研究の背景
造血幹細胞は、骨髄中に存在し、赤血球・白血球・血小板といったさまざまな血液細胞へ分化する能力を持っており、血液疾患の治療に用いられます。例えば、白血病、悪性リンパ腫、多発性骨髄腫などの血液がん患者のうち、放射線療法や化学療法だけでは治癒が難しいケースでは、健常人ドナーから採取した造血幹細胞を移植し、正常な骨髄に置換する治療が広く行われています。また近年、鎌状赤血球貧血や先天性免疫不全症などの遺伝性血液疾患に対しては、患者自身の造血幹細胞を採取・培養し、異常な遺伝子を修復した後に再び体内に戻し正常な造血を回復させるといった遺伝子治療法の開発も進められています。このようなヒトへの応用研究の前段階では、ヒトと同じ哺乳類であるマウスを用いた移植モデルが用いられます。特に、遺伝的背景が同一であるマウス間での骨髄移植は、互いに免疫学的な拒絶がないことから、移植した造血幹細胞の性質や生体内での働きを詳細に解析することができるため基礎段階の実験モデルとして重要です。
しかしながら、造血幹細胞は骨髄細胞の中でもごくわずかしか存在せず、造血幹細胞のみを分取するためには、フローサイトメーター注1)などの特殊で高価な機器が不可欠であり、造血幹細胞を対象とした研究に取り組む際の大きなハードルとなっていました。本研究チームは、そのような機器を用いることなく、培養操作のみで、これらの手技がシームレスかつ簡便に行えるプラットフォームの開発を目指しました。
研究内容と成果
造血幹細胞の培養に関しては、ポリビニルアルコール(PVA)培地を用いると、造血幹細胞を含む造血前駆細胞のみしか維持・増幅されないという特徴が、これまでに報告されています。本研究チームはこれに注目し、ドナーマウスから採取した骨髄細胞をPVA培地で培養したところ、造血幹細胞を高度に濃縮しながら増幅できることを発見しました。しかし、これをそのままレシピエントマウスに移植した場合には、骨髄細胞中の造血幹細胞以外の細胞が死滅することによる悪影響を受けるため、造血幹細胞における長期骨髄再建能の低下がみられました。そこで、免疫磁気細胞分離法注2)を用いて、あらかじめ骨髄細胞から、造血幹細胞マーカーであるc-Kit遺伝子陽性細胞のみを分離して培養したところ、増幅された血液細胞は放射線照射などの前処置を用いることなく、遺伝的背景が同一(免疫学的な拒絶反応を生じない)であるレシピエントマウスに生着するとともに、本来の造血幹細胞と同様に多分化能と長期骨髄再建能注3)を有していることが分かりました。従来法(前処置に放射線照射を用いて移植したグループ)では、移植後16週経過した時点のレシピエントマウスの観察において、体毛の白色化や脱毛、皮膚障害が認められるのに対し、今回の方法(培養・増幅した造血幹細胞を用いて前処置を用いずに移植したグループ)では健康的な外見を呈しており、1年以上の長期に渡る飼育が可能でした(図1)。この方法は、マウス生体への侵襲・組織傷害も少なく、動物愛護の観点からも優れていると考えられます。
次に、遺伝子導入を行った造血幹細胞を、この方法を用いて増幅してマウス体内へ移植することで、そこから分化した生体内の血液細胞においても目的の遺伝子が発現できるか検証しました(図2)。遺伝子導入にはウイルスベクターを用い、抗菌薬であるドキシサイクリン投与下においてのみマーカー遺伝子である緑色蛍光タンパク質(EGFP)が発現するシステムとなっています。同時に薬剤(ピューロマイシン)耐性遺伝子を搭載することでウイルスが感染した細胞を移植前に選別できるように設計しました。その結果、移植前にピューロマイシン処理を行うことで、ウイルスベクターが感染した造血幹細胞を、ほぼ100%の効率で選別できることが分かりました(図3A)。また、移植後16週のレシピエントマウスに、ドキシサイクリンを添加した飼育水を与えたところ、体内の血液細胞においてもEGFPの発現が確認できました(図3B)。
以上のように、免疫磁気細胞分離法と培養操作だけで、骨髄細胞から長期骨髄再建能を保持する造血幹細胞集団を濃縮・増幅し、これまで遺伝子導入が難しいとされた造血幹細胞に対しても高効率で遺伝子導入が可能となるとともに、遺伝子導入に用いるウイルスベクターの設計を工夫することで、ウイルスが感染した細胞のみを移植前に薬剤選別できるとともに、生体内の血液細胞においても任意のタイミングで目的の遺伝子を発現させることが可能となりました。
今後の展開
本研究チームは、これまで培ってきた造血幹細胞に対する知見、PVA培地に代表される培養技術や、遺伝子導入技術をプラットフォーム化し、低コストかつ汎用性の高い研究ツールとして広く提供する予定です。また今後、CRISPR-Cas9 システムなどの遺伝子改変ツールを用いた新しいゲノム編集技術と組み合わせることで本手法の応用範囲を広げるとともに、ヒト造血幹細胞を用いた次世代遺伝子治療の開発に取り組んでいます。
放射線照射なしで移植を行ったグループ(左)と比べて、前処置として放射線照射(9.5 Gy)を行ったグループ(右)では、放射線の影響と思われる体毛の白色化や脱毛、皮膚障害が認められた。
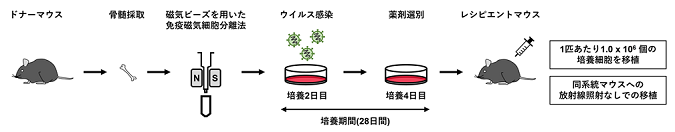
ドナーマウスの骨髄を採取し、造血幹細胞から免疫磁気細胞分離法を用いて分離したc-Kit陽性細胞を培養した。PVA培地で培養しながら、ウイルス感染(遺伝子導入)および薬剤選別を行い、この細胞を、レシピエントマウス1匹あたり1.0 x 106個、放射線照射などの前処置を用いずに移植した。
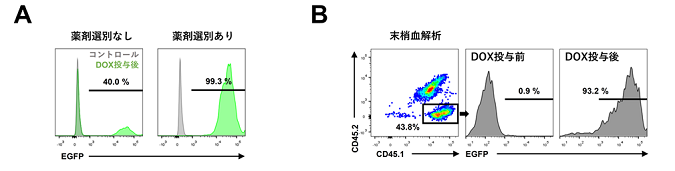
(A) EGFP遺伝子を導入した移植前段階の造血幹細胞集団について、ピューロマイシンによる薬剤選別の有無によるEGFP発現細胞の割合を解析した。薬剤選別なし(左図)では、EGFP発現が40.0 %と低いのに対し、薬剤選別あり(右図)では、EGFP発現が99.3 %と高くなっており、薬剤選別により遺伝子が導入された細胞のみを正しく選別できていることが分かる。
(B) 遺伝子導入を行った造血幹細胞集団を移植し、移植後16週でマウス血液を採取し、ドナー細胞の生着状況、ドナー細胞におけるドキシサイクリン(DOX)投与前後でのEGFP発現を解析した。細胞表面においてCD45.1抗原陽性かつCD45.2抗原陰性の集団は移植したドナー細胞、CD45.1抗原陽性かつCD45.2抗原陽性の集団はレシピエントマウスの細胞を示す。レシピエントマウスの血液を解析したところ、ドナー細胞が43.8 %を占め、高い生着率を示した(左図)。ドナー細胞におけるEGFP発現は、DOX投与前は0.9 %と低く保たれているのに対し(中図)、DOX投与後は93.2 %と高発現しており(右図)、DOXにより生体内の血液細胞の遺伝子発現調節が可能であることが分かった。
